Адентия — это специфическое стоматологическое заболевание, для которого характерно полное или частичное отсутствие зубов — врожденное либо приобретенное по различным причинам.
Адентия полная — это полное отсутствие зубов у человека в обоих зубных рядах.
Адентия полная может быть как врожденной (первичной), так и приобретенной (вторичной).
Полное отсутствие зубов (полная вторичная адентия) обусловливает нарушение вплоть до окончательной утраты жизненно важной функции организма — пережевывания пищи, что сказывается на процессе пищеварения и поступлении в организм необходимых питательных веществ, а также нередко является причиной развития заболеваний желудочно-кишечного тракта воспалительного характера. Не менее серьезными являются последствия полного отсутствия зубов (полной вторичной адентии) для социального статуса пациентов: нарушения артикуляции и дикции сказываются на коммуникационных способностях пациента, эти нарушения вкупе с изменениями внешности вследствие утраты зубов и развивающейся атрофии жевательных мышц могут обусловить изменения психоэмоционального состояния вплоть до нарушений психики.
Полное отсутствие зубов (полная вторичная адентия) является также одной из причин развития специфических осложнений в челюстно-лицевой области, таких, как дисфункции височно-нижнечелюстного сустава и соответствующего болевого синдрома.
Причинами полной потери зубов чаще всего являются кариес и его осложнения, пародонтит и другие заболевания, а также травма и очень редко первичная (врожденная) адентия. В развитых странах в настоящее время увеличивается продолжительность жизни населения. В связи с этим возрастает число лиц с полным отсутствием зубов. Исследования, проведенные в некоторых странах, выявили большой процент полного отсутствия зубов у людей старческого возраста. Так, в США число беззубых пациентов старческого возраста доходит до 50%, в Швеции — до 60%, а в Великобритании и Дании оно превышает 70-75%. В России полное отсутствие зубов в возрасте 40-49 лет встречается у 1%, 50-59 лет — у 5,5% и старше 60 лет — у 25% обследованных.
Особенности строения беззубых челюстей
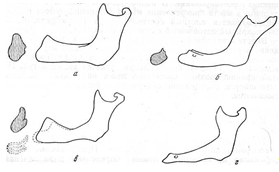
В связи с полной потерей зубов наблюдаются выраженные функциональные нарушения в челюстно-лицевой системе, сопровождающиеся атрофией лицевого черепа и покрывающих его мягких тканей. Тело и ветви челюстей становятся тоньше, а угол нижней челюсти — более тупым. У таких больных резко выражены носогубные складки, опущены кончик носа, углы рта и даже наружные края век. Нижняя треть лица значительно уменьшается в размерах. Появляется дряблость мышц, и лицо приобретает старческое выражение( рис 1).
Полные съемные протезы, их изготовление и фиксация
... и эстетику ;удается при помощи протезирования. 1. Этапы изготовления Изготовление съемных пластинчатых протезов при полном отсутствии зубов состоит из следующих клинических и лабораторных этапов Клинический этап ... прессованию. Полимеризация и выемка протеза из кюветы. Отделка и полировка протеза 5. Наложение протеза 5. Окончательная полировка протеза. 2. Изготовление индивидуальной ложки в ...
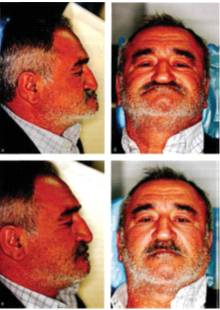
Рис 1Внешний вид человека при полной утрате зубов до (а, б) и после (в, г) протезирования.
На верхней челюсти в большей степени выражена атрофия костной ткани вестибулярной поверхности альвеолярного отростка, на нижней — язычной, в связи с чем развивается так называемая старческая прогения. При полной потере зубов различают функциональные и морфологические изменения жевательных мышц. Прежде всего из-за уменьшения жевательной нагрузки мышцы уменьшаются в объеме, становятся дряблыми, частично атрофируются. При этом продолжительность фазы биоэлектрического покоя больше, чем периода активности. Изменения происходят и в височно-нижнечелюстном суставе (ВНЧС): суставная ямка становится более плоской, головка смещается кзади и кверху. Сложность ортопедического лечения заключается в том, что вследствие потери зубов и развития атрофических процессов утрачиваются ориентиры, определяющие высоту и форму нижнего отдела лица. В губной области лица расположена круговая мышца рта, окружающая ротовое отверстие. Полость рта открывается на лице ротовой щелью, являющейся границей между верхней и нижней губами.
По середине верхней губы находится вертикальный подносовой желобок, который идет от перегородки носа до губного бугорка на красной кайме верхнейгубы. При растянутых в стороны губах (при улыбке) нижний край губного бугорка обычно соответствует шейкам верхних передних зубов и располагается по средней линии лица. Латерально верхняя и нижняя губы переходят в углы рта, которые находятся на уровне окклюзионной поверхности первых верхних премоляров. От щек губы отделены косыми желобками, идущими от крыльев носа к углам рта. Нижняя губа отграничена от подбородка поперечным подбородочно-губным желобком. Конфигурация губной области лица и прилегающих носогубных и подбородочно-губного желобков зависит от индивидуальных особенностей и вида прикуса. После утраты зубов знание закономерностей строения лица и отдельных его элементов приобретает важное значение для восстановления правильной, гармоничной формы лица, а также всей зубочелюстной системы.
Необходимо иметь в виду, что в преклонном возрасте в связи со значительными атрофическими изменениями лицевого черепа, жевательной и мимической мускулатуры условия для проведения восстановительной терапии ухудшаются. Соответственно ограничены возможности достижения высоких эстетических результатов. В этих случаях все усилия должны быть направлены в первую очередь на восстановление функции жевания и речи.
На верхней челюсти необходимо обратить внимание прежде всего на выраженность уздечки верхней губы, которая может прикрепляться на различном расстоянии от вершины альвеолярного отростка в виде тонкого и узкого образования или веерообразного тяжа шириной до 7 мм. Иногда справа или слева от уздечки в области переходной складки встречаются небольшие углубления, которые очень хорошо проявляются на оттиске. Однако получившиеся на протезе выпуклости необходимо сошлифовывать, в противном случае возникнут намины. На боковой поверхности верхней челюсти располагаются щечно-альвеолярные складки — по две с каждой стороны. Их выраженность и количество варьируют в зависимости от степени выраженности атрофических изменений. За бугром верхней челюсти расположены крылочелюстные складки, которые распрямляются при сильном открывании рта. Перечисленные анатомические образования могут сбрасывать съемные протезы или ущемляться, поэтому их следует учитывать при получении оттисков и оформлении границ съемных протезов на верхней челюсти.
Полные съемные протезы. Виды прикуса
... окантовки будет сохранять наружные границы нейтральной зоны, необходимые для образования клапанной зоны. Окантовка помогает зубному технику уберечь от нарушения границы нейтральной зоны при ... протезов должна отстоять от края рамки кюветы. Изыскивая оптимальный вариант расположения моделей, их следует подрезать так, что боковые стенки сходились к основанию. При подготовке гипса для нижней челюсти ...
На нижней челюсти иногда встречаются костные выступы, носящие название экзостозов. Они, как правило, располагаются в области премоляров с язычной стороны челюсти и в области 32|23 зубов с вестибулярной поверхности нижней челюсти (рис.2).
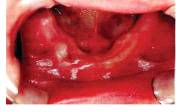
Рис. 2 Экзостозы нижней челюсти.
Перед протезированием необходимо тщательно изучить анатомические и физиологические особенности языка и связанные с ним окружающие подвижные ткани. После протезирования язык должен нормально осуществлять свои функции (речевые, жевательные, глотательные, вкусовые) и в то же время способствовать стабильности полного съемного протеза беззубой нижней челюсти. Недооценка роли языка при протезировании часто приводит к неудачам, поэтому при обследовании, диагностике и в плане лечения должны быть учтены анатомофизиологические особенности языка больного. Язык является органом, оказывающим влияние на фиксацию протеза беззубой нижней челюсти. Однако в клинике в основном ограничиваются изучением подъязычных структур и их отношений к протезному ложу. Как известно, язык имеет непосредственный контакт с альвеолярным отростком, губами и твердым небом. Правильное расположение базиса и искусственных зубов протеза с язычной стороны может сыграть важную роль в фиксации протеза. При оценке языка следует дифференцировать нормальное его состояние от патологических отклонений.
Моторную функцию языка могут изменять различные заболевания (инсульт, травма, гипертрофия, воспалительные процессы и др.).
Важное значение имеют размеры языка. Для хорошей стабильности съемного протеза на беззубой нижней челюсти желательно, чтобы размеры языка соответствовали пространству, где он функционирует. В этом случае язык может без затруднения располагаться в пределах периферических границ протезного ложа и при правильном моделировании язычного борта базиса может улучшать стабильность протеза.
Неблагоприятны для протезирования как микро-, так и макроглоссия. При микроглоссии язык располагается на расстоянии от края базиса до искусственных зубов протеза. При этом отсутствует благоприятное соприкосновение его с протезом, в результате усложняется удерживание пищи на зубах, происходит накопление пищи под протезом и ослабление его устойчивости. При макроглоссии увеличенный язык занимает значительную часть протезного ложа беззубой нижней челюсти. Одной из причин, вызывающих увеличение языка, является нарастающая его гиперфункция.
Чаще всего язык гипертрофируется после полной потери зубов. Отсутствие зубов вынуждает больного разминать пищу языком, что приводит к усилению тонуса и величины мышц. При этом язык легко выталкивает протез из его ложа, стабильность протеза нарушается, пока не произойдет адаптация языка к новому положению.
Неблагоприятно влияет на устойчивость протеза также ограничение движения языка, дрожание и другие невротические явления. Клиническая оценка размеров языка, его тонуса, функционального состояния может помочь ортопеду прогнозировать возможности больного пользоваться протезом, конструировать протез с учетом особенностей языка.
При исследовании полости рта у лиц, страдающих полным отсутствием зубов, особое внимание должно быть уделено податливости слизистой оболочки протезного поля в различных ее зонах, степени выраженности и локализации анатомических особенностей, имеющих значение для протезирования уздечек и связок. Особую роль играет точное определение вестибулярной и оральной частей нейтральной зоны на обеих челюстях. Определение степени податливости слизистой имеет значение для решения вопроса о методике снятия оттиска. Точное определение нейтральной зоны важно для установления правильных границ протеза, обеспечивающих устойчивость протеза на челюсти. Уздечки и связки также важны для уточнения границ протеза, который не должен перекрывать эти образования во избежание травмы слизистой оболочки в этих участках и сбрасывания протеза.
По степени податливости слизистой оболочки, покрывающей верхнюю челюсть, ее делят по Суппли на три типа.
Первый тип — слизистая оболочка, покрывающая альвеолярный отросток и средний участок твердого неба, неатрофична, плотна, отличается средней податливостью, а на остальных участках верхней челюсти более податлива.
Второй тип — слизистая оболочка атрофична и тонка не только в области сагиттального шва, но и на всех других участках твердого неба.
Третий тип — слизистая оболочка рыхлая, весьма податливая, не только в области задней трети твердого неба, но и на всех других участках.
2. Классификация беззубых челюстей
И. М. Оксман предложил делить беззубые челюсти, как верхнюю, так и нижнюю, по единой схеме на четыре типа согласно степени атрофии и конфигурации альвеолярного отростка.
Первый тип — высокий альвеолярный отросток и высокие альвеолярные бугры, глубокое небо, высокое прикрепление подвижной слизистой оболочки.
Второй тип — средняя, равномерная атрофия альвеолярного отростка и альвеолярных бугров, менее глубокое небо и среднее прикрепление подвижной слизистой оболочки.
Третий тип — резкая, но равномерная атрофия альвеолярного отростка и альвеолярных бугров, уплощение небного свода почти до уровня альвеолярного гребня, подвижная слизистая оболочка прикреплена на уровне альвеолярного гребня.
Четвертый тип — неравномерная атрофия альвеолярного отростка, т. е. смешанная форма.
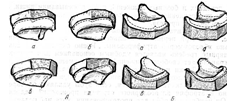
Классификация беззубой верхней челюсти по Шредеру (дополнена Курлянским).
- высокий альвеолярный отросток, глубокое небо, нормальная слизистая оболочка без видимого торуса (благоприятная).
- выражена средней степени атрофия альвеолярного отростка шиповидными буграми, средней глубины небо, выраженный торус.
- полное отсутствие альвеолярного отростка, резкое уменьшение размера тела верхней челюсти, небо плоское, широкий торус (плохой).
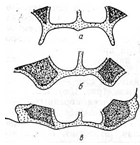
Классификация беззубой нижней челюсти по Келлеру.
- резко выражен альвеолярный отросток, переходная складка далеко, бугры выражены (благоприятная).
- равномерная резкая атрофия альвеолярного отростка, подвижная слизистая оболочка прикрепляется почти на уровне гребня альвеолярного отростка.
- альвеолярный отросток хорошо выражен в области фронтальных зубов, и резкая атрофия в области жевательных зубов.
- резкая атрофия во фронтальном отделе альвеолярного отростка и хорошо выражен в области жевательных зубов.
3. Ортопедические методы лечения
1) Полный съемный пластиночный протез
Полный съемный пластиночный протез состоит из базиса и искусственных зубов(рис.3).
Базисом протеза служит пластинка из пластмассы. У протеза нижней челюсти базис располагается на альвеолярном отростке, а верхней челюсти — кроме того, еще и на нёбе. На базисе крепятся искусственные зубы, жевательная нагрузка от которых передается через базис на протезное ложе.
беззубый протезирование ортопедический

Рис.3 Полный съемный пластинчатый протез верхней и нижней челюсти.
|
Клинический этап |
Лабораторный этап |
|
|
1. получение анатомических слепков с челюстей при помощи стандартных ложек и слепочных материалов |
1. Изготовление вспомогательных гипсовых моделей челюстей и индивидуальных ложек. |
|
|
2. Припасовка индивидуальных ложек и получение функциональных слепков с челюстей |
2. Изготовление рабочих гипсовых моделей челюстей и базисов из воска, или из пластмассы, с окклюзионными валиками из воска. |
|
|
3. Определение центрального соотношения челюстей |
3. Гипсовая модель в артикуляторе, подбор и постановка искусственных зубов и моделирование восковой композиции протеза |
4.Окончательное моделирование восковой конструкции протеза. Гипсовка модели с восковыми протезами в кювету. Выплавление воска, формование пластмассой, прессованию. Полимеризация и выемка протеза из кюветы. Отделка и полировка протеза |
|
5. Наложение протеза |
5. Окончательная полировка протеза. |
Изготовление съемных пластинчатых протезов при полном отсутствии зубов состоит из следующих клинических и лабораторных этапов.
Изготовление индивидуальной ложки в лаборатории
Индивидуальные ложки изготавливают в зуботехнической лаборатории по указанию врача из воска, пластмассы, листового полистирола или оргстекла на гипсовой модели, полученной по анатомическому слепку (оттиску).
В качестве слепочных материалов могут быть использованы в зависимости от степени податливости слизистой оболочки гипс, эластичные слепочные (оттискные) и термопластичные материалы.
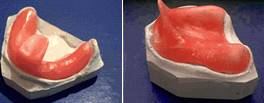
Рис.4
Индивидуальная ложка из воска( рис 4).
На гипсовой модели очерчивают границы 6удушей ложки, разогревают пластинку зуботехнического воска, складывают се вдвое и плотно обжимают по модели, придавая ей форму оттискной ложки. Излишки воска обрезают разогретым шпателем по отмеченной границе, ложку снимают и края ее заплавляют на спиртовке или газовой горелке
При помощи индивидуальной ложки из воска нельзя получить оттиск под давлением. Для этой цели нужна жесткая (из пластмассы) оттискная ложка индивидуального изготовления .
Индивидуальная ложка из пластмассы(рис.5).
По гипсовой модели делают ложку из воска, в области передних зубов моделируют небольшую (до 1 см) ручку из воска, гипсуют в кювету модель с восковой ложкой, выплавляют воск, замещают его пластмассой, полимеризуют, обрабатывают, но не полируют ложку.
Можно изготовить ложку из самотвердеющих пластмасс (протакрил, карбодент, редонт) методом свободной формовки и полимеризации под давлением в воде комнатной температуры.

Рис.5
После получения цельного функционального слепка гипсом его окантовывают. При получении модели след от окантовки будет сохранять наружные границы нейтральной зоны, необходимые для образования клапанной зоны. Окантовка помогает зубному технику уберечь от нарушения границы нейтральной зоны при вскрытии гипсовой модели, отлитой по функциональному слепку, который врач получил с помощью функциональных проб.
Изготовление и подготовка рабочей модели
Модель должна быть точной копией челюсти больного со всеми индивидуальными особенностями. Лучше ее отлить из твердого гипса («Супергипс»).
После окантовки краев слепка его погружают в воду комнатной температуры (лучше с примесью мыльного раствора) до полного насыщения влагой, чтобы легче было отделить гипс слепка от гипса модели. Гипс разводят до сметанообразной консистенции и маленькими порциями накладывают гипсовым шпателем на выпуклые части слепка, все время встряхивают, заполняя слепок гипсом до краев. Затем накладывают дополнительную порцию гипса и переворачивают на гладкую поверхность стекла или стола, формируют основание модели и ждут полного затвердевания гипса. Осторожно приступают к отделению слепка от модели при помощи зуботехнического шпателя и гипсового ножа, предварительно обстучав молоточком.
Изготовление модели по слепку из термопластичного материала производится так же, как и по гипсовому слепку, с тем отличием, что после затвердевания гипса модель погружают на 5-10 мин в воду, нагретую до температуры 60-70°С. Термопластичная масса становится мягкой и легко отделяется от гипсовой модели.
Основание модели обрезают, не доходя 2-3 мм до наружного края нейтральной зоны, и наносят на модель линии ориентиров: нейтральную, альвеолярную, срединную. Очерчивают также бугры верхней челюсти и позадимолярные бугорки нижней челюсти. Нейтральную линию проводят по наружному скату нейтральной зоны, альвеолярную — строго по середине гребня альвеолярного отростка, срединную в соответствии с пометкой врача или с уздечками верхней и нижней губ, костным швом в переднем участке неба и слепыми ямками в задней части неба. Химическим карандашом отмечают костные выступы — торус и экзостозы для их изоляции.
Техника изоляции торуса и экзостозов. Во избежание балансирования съемного протеза, травмирования слизистой оболочки и поломки базиса протеза необходимо изолировать выраженные торусы и экзостозы. Изоляцию костных выступов челюстей производят при помощи оловянной или свинцовой фольги толщиной от 0,3 до 0,5 мм. В соответствии с отмеченными врачом их границами на моделях вырезают пластинку из фольги и укрепляют ее на модели универсальным клеем. После полимеризации фольга остается на внутренней поверхности базиса, откуда ее удаляют после полировки протеза.
Формовка пластмассой и полимеризация
По общепринятой методике отливаются модели (лучше из супергипса).
Нижняя рамка устанавливается на ровную (лучше резиновую) поверхность и избирается оптимальный вариант расположения моделей с восковыми формами протезов. Модели следует располагать как можно ближе друг к другу, чтобы литниковые каналы были короче и не имели изгибов. Восковая форма протезов должна отстоять от края рамки кюветы. Изыскивая оптимальный вариант расположения моделей, их следует подрезать так, что боковые стенки сходились к основанию. При подготовке гипса для нижней челюсти в кюветы следует брать гипс с песком в соотношении 3:2. добавление песка экономит расход гипса и упрочняет его на сжатие, но главное — облегчает выемку протеза из кюветы. Погружая модели в гипс, надо следить, чтобы искусственные зубы располагаясь не выше 12 мм от уровня кюветы.
По мере кристаллизации поверхность гипса обрабатывается, устраняются ретенционные пункты. После кристаллизации устанавливается литниковая система по принципу увеличения диаметра. На восковую форму полного съёмного протеза верхней челюсти, как правило устанавливается вертикально в центре нёбной поверхности один основной литник диаметром 4,5 мм. Высота его должна быть на 10 мм выше верхнего конца кюветы. На восковую форму нижнего протеза или восковую форму протеза верхней челюсти, состоящую из 2-х, 3-х сёдел, следует установить вертикально входящий литник диаметром 4-4,5 мм и от него наклонно три или четыре впускных литника диаметром 5 мм. Литники устанавливаются в тех местах восковой формы протезов, где толщина их не менее 2 мм. Выводные литники ставятся на наиболее выступающих частях воскового базиса. Создав подводящую систему литников, нижнюю рамку кюветы опускают в воду для изоляции поверхности гипса. Лучше применять для изоляции 3% раствор воска в бензине. Бензин испарится, а воск остаётся. После этого надевают верхнюю рамку и заполняют верхнюю часть кювет. Не ожидая кристаллизации, замешивают гипс с песком и заполняют остальную часть кювет на 1 мм выше края. Без промедления устанавливают загрузочную камеру и укрепляют к кювете. Обработав кювету, опускают в кипящую воду для выплавления воска, тщательно промывают каналы литников, проверяют фиксацию зубов и наносят изоляционный слой изокола. Слой изокола следует наносить 2 раза. Первый раз наносят тотчас же после выплавления воска, а спустя 7 минут — второй слой. Далее одним из способов определяют объём полостей и подготавливают загрузочную камеру. После установки изоляционной пластинки кювету с загрузочной камерой помещают в холодильник на 20-30 минут. Охлаждённый порошок и мономер в определённом объёме помещают в охлаждённый стакан и перемешивают в течение 40-60 сек. Охлаждение кюветы, порошка, мономера препятствует ранней полимеризации.
После того, как пластмасса приобретает консистенцию сметаны, стаканчик помещают в чашку Петри с водой и покрывают вторым стаканчиком (тем самым создают водный затвор для предупреждения испарения мономера) и помещают в холодильник. Спустя 2 мин пластмассу выливают в загрузочную камеру. В загрузочной камере продолжается набухание пластмассы. В течение 1,5 минуты из пластмассы вверх перемещаются крупные пузырьки воздуха. По истечении указанного времени над поршнем устанавливают поршневое устройство и приступают к формированию. Быстрым вращением винта поршень погружают в камеру. Ограничительная мембрана лопается и пластмасса поступает в полости кюветы. О заполнении судят по появлению пластмассы в выводных литниках.
Далее следует этап уплотнения формуемой пластмассы путём периодического подкручивания винта. Спустя 8-10 мин после уплотнения делают ещё 2 оборота для деформации резинового поршня с целью создания резервного давления и приступают к полимеризации.
Полимеризация пластмассы производится в 2 этапа:
направленную при температуре до 100° С, а затем
общую в сушильном шкафу при температуре 120-130°С. Для проведения направленной полимеризации шприц-кювету нижней частью помещают в горячий песок, находящийся в низкооборотном лотке на нагревательном приборе с температурой подогрева до 100°С. Гипс в кювете прогревается снизу постепенно и пластмасса, находившаяся в загрузочной камере под давлением, продолжает поступать в кювету, компенсируя полимеризационную усадку. Экспозиция кюветы в песке 15-20 мин. А после этого проводится полимеризация в сухожаровом шкафу в течение 1,5 часов. Охлаждение кюветы необходимо проводить при комнатной температуре (рис.6).

Рис.6
Последующие клинико-лабораторные этапы не отличаются от традиционных.
Методы фиксации протезов при полном отсутствии зубов
Фиксация и стабилизация протезов на беззубых челюстях, особенно на нижней, сопряжены с большими трудностями. Все предложенные методы можно разделить на механические, биомеханические, физические и биофизические.
К механическим методам фиксации относятся спиральные пружины между протезами, представляющие теперь преимущественно исторический интерес; повышение высоты альвеолярных отростков подсадкой хряща, пластмассовых или металлических каркасов.
Биомеханические методы предполагают учет и использование анатомических образований, в частности позадимолярного и подъязычного пространства нижней челюсти для улучшения фиксации протеза.
Значительную роль в разрешении проблемы фиксации протезов на беззубых челюстях сыграли физические методы. К ним можно отнести адгезию, т. е. слипание поверхностей двух разнородных тел, когезию, т.е. сцепление (притяжение) молекул в физическом теле, обусловленное межмолекулярным воздействием. При наложении точно изготовленного протеза на челюсть между ним и слизистой оболочкой протезного ложа остается тонкий слой слюны, и протез благодаря адгезии и когезии достаточно прочно фиксируется. К физическим методам относится также использование разницы атмосферного давления.
Основным методом фиксации и стабилизации является биофизический, поскольку он основан на физических законах, а нейтральную зону образуют живые ткани. Плотное прилегание края съемного протеза к полуподвижной зоне слизистой оболочки по границе протезного ложа препятствует проникновению воздуха под протез. Благодаря подвижности слизистой оболочки нейтральной зоны она следует за краями протеза, обеспечивая устойчивое отрицательное давление под протезом, фиксацию и в некоторой мере стабилизацию протеза в покое и во время функции. Данный метод фиксации протеза называют функциональным.
- Показания и противопоказания
Полные съемные пластинчатые протезы применяются при полном отсутствии зубов на одной или обеих челюстях. Их задача — восполнить отсутствие всех зубов.
Абсолютные противопоказания к протезированию подразумевают наличие заболеваний и определенных состояний организма, когда вмешательство представляет собой очевидный риск для здоровья, а также когда имеются неподдающиеся лечению заболевания, которые делают невозможным достижение положительных результатов протезирования.
Существуют также заболевания, физиологические и функциональные состояния, при которых только на определенном отрезке времени выполнение операции может нанести вред здоровью пациента или не позволит достичь положительных результатов оперативного вмешательства.
К ним относятся:
- Острые воспалительные заболевания и острые вирусные инфекции.
- Хронические инфекционные заболевания (туберкулез, актиномикоз )
- Обострение хронических заболеваний.
- Недавно перенесшие инфаркт или инсульт.
Кроме абсолютных и относительных противопоказаний можно выделить заболевания, лечение которых должно осуществляться параллельно с протезированием:
- нарушение прикуса;
- пародонтит и пародонтоз.
Полные съемные протезы из нейлона
Долгое время протезы изготавливались из акрила или металла. Сегодня в стоматологию пришёл новый материал — нейлон (рис.7-8).
Естественно у нейлоновых протезов есть свои достоинства, но есть и недостатки. Этот материал достаточно для зубопротезирования, поэтому можно с уверенностью утверждать, что лет через 20 качества нейлоновых протезов существенно изменятся.
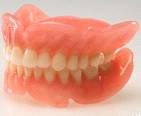
Рис. 7 Полный съемный протез на верхнюю и нижнюю челюсть из нейлона
Преимущества нейлоновых протезов в сравнении с акриловыми и металлическими.
Нейлоновые протезы более гибкие и эластичные но при этом могут похвастаться повышенной прочностью.
Гибкие протезы обладают точной посадкой и надёжной фиксацией.
Ещё одним несомненным достоинством является нейлона неспособность впитывать влагу. Это означает, что микроорганизмы просто не смогут поселиться в нём. В то время как акрил просто рай для бактерий.
Высокая эстетика. Очень часто такие протезы называют «протезы-невидимки». Их не видно, когда человек улыбается, потому что они изготавливаются тоже из нейлона розового цвета.
Гипоаллергенность.
Быстрое привыкание пациентов к нейлоновым протезам.
Служат мягкие зубные протезы до пяти лет, однако этот срок может меняться в зависимости от скорости атрофии кости и десны, на которую протез опирается. Ряд преимуществ мягких зубных протезов сделали их альтернативой протезам из твердых пластмасс.
Рис 8
Недостатки нейлоновых протезов.
Уход за нейлоновыми протезами довольно трудоемок. Их нельзя очищать при помощи обычной зубной щетки и пасты, так как это чревато появлением на них царапин и шероховатостей, а как следствие — проникновение в базис протеза инородных пигментов. При их очистке следует пользоваться средствами, специально разработанными для ухода за этим видом протезов;
- Высокая эластичность и гибкость нейлоновых протезов приводит к атрофии костной ткани и “натертости” слизистой оболочки в области боковых зубов.
Рассмотрим подробнее травмы, к которым может привести длительное использование этого вида протезов:
Постоянное упругое деформирование протеза во время приема пищи: в отличие от других видов протезов, обладающих более жестким каркасом, при котором давление протеза на слизистую распределяется равномерно, нейлоновые зубные протезы имеют гибкий каркас. Во время приема пищи жевательное давление не распределяется в одинаковой мере по всему протезу, таким образом, жевательное давление передается только на участок слизистой, находящийся под «активной» частью зубного протеза. Это грозит не только дискомфортом при приеме пищи, но и приводит к атрофии костных тканей.
Атрофия костных тканей, находящихся под протезом и, как результат, быстрое «проседание» протеза. Как уже упоминалось выше, другие виды зубных протезов (например, пластмассовые протезы) обладают жестким каркасом, обеспечивающим более-менее равномерное распределение давления на слизистую десны. Это не гарантирует полную целостность слизистой, атрофия костной ткани в той или иной степени возникает при ношении любых протезов, но ее степень будет зависеть от величины жевательного давления, передаваемого съемным протезом на слизистую десны. Если атрофия, вызываемая пластмассовыми протезами, практически минимальна, нейлоновые протезы повышают риск возникновения атрофии из-за описанной выше упругой деформации. В месте жевания на слизистую десны оказывается максимальное давление, в результате чего возникает атрофия кости и «проседание» самого протеза.
В среднем, за год десны под нейлоновыми зубными протезами проседают на 1 мм, то есть, в течение 5 лет высота десны уменьшится как минимум на 5 мм. После проседания десны в результате атрофии хотя бы на 2-3 мм, пациент чаще всего вынужден сменить протез, так как его дальнейшее ношение и прием пищи будут вызывать боль и дискомфорт.
Невозможность ремонта и необходимость постоянной их коррекции. Другие виды протезов требуют всего нескольких визитов к стоматологу, с целью их подгонки и коррекции. Нейлоновые протезы же, по причине их повышенной эластичности, приводят к тому, что пациенты начинают ощущать дискомфорт во время приема пищи, что заставляет их неоднократно обращаться к дантисту с просьбами о коррекции. Помимо этого, изготовление нейлоновых протезов требует использования материалов, делающих невозможной починку этого вида протезов.
Нейлоновые зубные протезы плохо поддаются полировке. Из-за этого на их поверхности образуются шероховатости, которые приводят к постепенному проникновению в протез инородных частиц, и, как следствие — к образованию на нем отложений, которые со временем будут источать малоприятный как для самого пациента, так и окружающих, запах нечищеных зубов.
Показания к применению:
- При заболеваниях нижнечелюстного сустава.
- При пародонтозе 1 и 2 степени, так как нейлоновый протез не расшатывает зубы.
- Людям, занимающимся экстремальными видами спорта, а также опасными профессиями: пожарным, милиционерам, спасателям.
- Аллергикам и больным сердечнососудистыми заболеваниями и сахарным диабетом.
- Детям при утрате зубов вследствие кариеса или смены зубов, чтобы сохранить ровность зубного ряда.
Нейлоновые протезы на основе Valplast рекомендованы для протезирования любых клинических случаев, в особенности для пациентов с парадонтозом 1 и 2 степени. А также для пациентов с травмоопасными профессиями (МЧС, пожарная служба, милиция, экстремальные виды спорта), т. к. сломать такой протез невозможно. Так же гибкие мягкие нейлоновые протезы могут использоваться для профилактики деформации зубных рядов при преждевременной утрате зубов.
![]()
Свойства нейлона Valplast:
- отсутствие мономера;
- негигроскопичен;
- исключительно ударная вязкость;
- гибкость и сопротивление ползучести;
- низкий коэффициент статистического и динамического трения;
- стабильность сохранения размеров;
- высокая износоустойчивость;
- высокая эластичная способность запоминания;
- биосовместимость;
- не оказывает аллергического и токсического воздействия;
- сохраняет свои характеристики в различных условиях эксплуатации: при высокой влажности, воздействии химических веществ и постоянных циклических напряжениях;
- великолепная точность и однородность материала, благодаря инжекционной паковке под давлением 12 атм.
Протезирование на имплантах
Не так давно единственным решением при полном отсутствии зубов были съемные протезы <#»815420.files/image013.jpg»>
Рис 9
. Несъемное протезирование с применением 4х имплантов(рис 10):
Бывают случаи, когда их установка в большом количестве невозможна по причине индивидуальных анатомических особенностей челюсти или же из-за маленького количества костной ткани. Если не удается произвести ее наращивание, то проводят протезирование зубов на имплантах только в передней части челюсти. Тогда крайние импланты будут устанавливаться под углом 45°, а их диаметр будет не менее 4 миллиметров. После их вживления в десну будет установлен временный протез. И только по истечению четырех месяцев можно будет установить постоянный мостовидный протез, рассчитанный на 12 зубов.
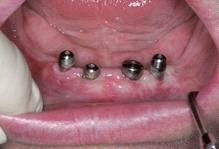
Рис 10
. Съемное протезирование с применением разного количества имплантов(рис.11):
Иногда возникают ситуации, когда имеется возможность установить только некоторое количество имплантов. Тогда можно применить съемное протезирование на основе балочной конструкции, или же на шаровидных абатментах. Протез на балочной конструкции имеет специальные клипсы, при помощи которых он прикрепляется к балке. Сама же балка держится на 3 — 6 имплантах. А вот шаровидные абатменты фиксируются всего на 2х или 3х. Этот способ применяется при дефиците костной ткани.
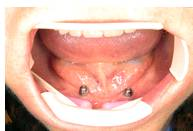
Рис.11
. Мини импланты при съемном протезировании(рис.12-13):
Мини-имплантаты используются, когда наблюдается значительный дефицит объема костной ткани <#»815420.files/image016.jpg»>
Рис.12
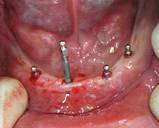
Рис.13
Главные противопоказания к имплантации:
- Заболевания крови,
- Сахарный диабет,
- Стоматит,
- Заболевания полости рта,
- Туберкулез,
- Заболевания нервной системы,
- Период проведения терапии при злокачественной опухоли.
Второстепенные противопоказания к имплантации:
- Пародонтит,
- Плохой уход за гигиеной ротовой полости,
- Присутствие в организме чего-то металлического — кардиостимуляторов, искусственных суставов, шурупов, клапана сердца.
- Анатомические особенности строения челюстной системы, которые не позволяют вводить импланты,
- Период лактации и беременность.
Эстетический результат после протезирования на имплантах при полном отсутствии зубов во многом будет зависеть от ортопедического лечения. Врач вместе с пациентом должны подобрать самую наилучшую конструкцию и металл, из которого будут выполняться импланты. Конечно же, одним из самых основных материалов является металлокерамика. Хотя выбор разнообразных сплавов и металлов достаточно велик и постоянно расширяется.
Долговечность протезов может зависеть и от мягких тканей, защищающих костную ткань от негативных факторов внешней среды и препятствующих рассасыванию всей костной ткани. Именно поэтому необходимо чтобы для протезирования применялись биологические совместимые материалы. В основном таким требованиям отвечают оксиды алюминия, титана и циркония.
Перед процессом протезирования при полном отсутствии зубов необходимо обязательно провести общую оценку здоровья пациента, радиографическое и клиническое обследование ротовой полости. Следует обратить внимание на морфологию челюсти, мембраны слизистой, ортопедический и стоматологический анамнез и на признаки дисфункции. На основе рентгеновской оценки можно узнать подходит ли данный пациент для протезирования на имплантах или нет.
Заключение
Протезирование при полном отсутствии зубов и особенно на нижней челюсти — одна из наиболее сложных проблем ортопедической стоматологии. В настоящее время достигнуты ‘значительные успехи в протезировании при полном отсутствии зубов.
Одно из условий успешного протезирования при полном отсутствии зубов -знание особенностей клинической анатомии полости рта при этом. Практическое воплощение достигнутых успехов в значительной степени зависит от глубины теоретических знаний и совершенства мануальных навыков зубного техника.
Большое значение имеют знание и учет особенностей и изменений, возникающих при потере всех зубов: степень атрофии и особенности строения челюстных костей и альвеолярных отростков, степень податливости слизистой оболочки протезного ложа, состояние и место прикрепления мышц. Анатомические условия оказывают влияние на фиксацию (удержание протеза в состоянии покоя и при разговоре) и стабилизацию (во время функции жевания) протезов на беззубых челюстях. Эти условия являются ведущими в решении вопросов конструкции протеза, разновидности слепков, границ протезов и постановки зубов.
Список использованной литературы
[Электронный ресурс]//URL: https://inzhpro.ru/kursovaya/izgotovlenie-polnyih-protezov/
1. Быкин Б.Н., Бенильман А.И Ортопедическая стоматология.-М.: Медицина, 2001 — 212с.
. Воронов А.П., Лебеденко И.Ю Ортопедическая стоматология. .-М.: Медицина, 1997 — 128с.
. Копейкин В.Н., Долбнев И.Б., Зубопротезная техника М.: Медицина, 2000-237с.
. Копейкин В.Н Руководство по ортопедической стоматологии М.: Медицина, 2003 — 341с.
. Трезубов В.Н. ,Щербаков А.С. Ортопедическая стоматология, Санкт — Петербург 2002 — 340с.
. Воронов А. П., Лебеденко И.Ю Ортопедическое лечение больных с полным отсутствием зубов.: Медпрессинформ 2006- 6с
. Калинина Н.В., Загорский В.А. Протезирование при полной потере зубов. — М.: Медицина, 1990. — 224 с.
. Справочник по стоматологии / Под ред. В.М. Безрукова. — М.: Медицина, 1998
. Лебеденко И.Ю., Каливраджиян Э.С., Ибрагимов Т.И. Руководство по ортопедической стоматологии. Протезирование при полном отсутствии зубов. М.-2005; стр .95.
